La diagnosi di "osteocondrosi cervicale" viene spesso fatta se una persona lamenta dolore al collo. Alcuni gli attribuiscono anche vertigini, perdita di memoria, intorpidimento delle mani e altri sintomi spiacevoli. Si ritiene erroneamente che la malattia sia associata all'usura e alla deformazione legata all'età dei dischi intervertebrali e di altri elementi della colonna vertebrale.
Come funziona la colonna cervicale?
La regione cervicale è composta da 7 vertebre. Tra di loro ci sono i dischi intervertebrali: strutture semirigide con un anello denso lungo la periferia e un centro gelatinoso, che fungono da ammortizzatori. A destra e a sinistra di ciascuna vertebra ci sono due articolazioni, tra le quali sporgono le superfici dei processi vertebrali, ricoperte di cartilagine. Le articolazioni sono collegate da legamenti e muscoli della schiena.
Perché si verifica il dolore al collo?
In genere, il dolore al collo si verifica in risposta a movimenti scomodi, lesioni o a causa dell'infiammazione di una qualsiasi delle strutture della colonna cervicale. Inoltre, la causa del dolore può essere lo stiramento eccessivo di muscoli o legamenti, ad esempio quando si sollevano pesi, si gira la testa senza successo o sullo sfondo dell'artrosi delle articolazioni stesse tra i processi articolari. L'"intrappolamento dei nervi" o radicolopatia cervicale, processi specifici (metastasi, tumori delle vertebre, membrane del midollo spinale nella regione cervicale) sono relativamente rari.
Il 26% degli uomini e il 40% delle donne di età superiore ai 30 anni hanno avvertito dolore al collo nell'ultimo mese, mentre il 5% degli uomini e il 7% delle donne lo avvertono continuamente.
Il dolore acuto al collo di solito scompare da solo entro 1-2 settimane. Il dolore cronico nella maggior parte dei casi appare a causa della mancanza di attività fisica o, al contrario, di un esercizio troppo intenso.
Tuttavia, le persone spesso chiamano erroneamente dolore e disagio inspiegabili nel collo osteocondrosi cervicale e associano il suo sviluppo all'usura e alla deformazione legata all'età dei dischi intervertebrali e di altri elementi della colonna vertebrale. Ma tale dolore, di regola, non ha nulla a che fare con la vera osteocondrosi.
Osteocondrosi cervicale
Secondo la Classificazione Internazionale delle Malattie (ICD), l'osteocondrosi (osteocondropatia) è un gruppo di rare malattie ereditarie associate all'interruzione del normale sviluppo e della crescita delle ossa. Di norma, l'osteocondrosi inizia durante l'infanzia ed è grave: parte dell'articolazione o dell'osso si deforma e talvolta muore. Con questa malattia, molto spesso non è la colonna cervicale ad essere colpita, ma la colonna vertebrale toracica (vertebre toraciche inferiori). Quindi la principale manifestazione clinica dell'osteocondrosi è una pronunciata curvatura della colonna vertebrale toracica, la cosiddetta cifosi toracica.
Sintomi associati al danno alla colonna vertebrale toracica:
- dispnea,
- debolezza costante
- incapacità di respirare completamente,
- dolore e bruciore dietro lo sterno,
- attacchi di battito cardiaco accelerato.
Condizioni accompagnate da dolore al collo
Spondilosi cervicale
Nelle persone sopra i 50 anni, il dolore al collo è solitamente causato dalla spondilosi cervicale, dall'usura legata all'età delle vertebre e delle strutture correlate. Con questa malattia, i dischi intervertebrali si disidratano e si appiattiscono, provocando un peggioramento del deprezzamento della regione cervicale e molti movimenti sono accompagnati da dolore.

Ma i cambiamenti nella colonna vertebrale man mano che invecchiamo sono normali. Quindi, le sue strutture iniziano a consumarsi dopo una media di 30 anni e all'età di 60 anni 9 persone su 10 soffrono già di spondilosi cervicale. Tuttavia, nella maggior parte delle persone è asintomatico.
Altri motivi
Meno comunemente, il dolore al collo si verifica a causa di ipotermia o stress grave, a causa di ernia del disco o anomalie delle vertebre cervicali - escrescenze ossee (speroni) che comprimono i nervi che si estendono dal midollo spinale.
La fonte più comune di dolore alla colonna cervicale e al cingolo scapolare è l'eccessiva tensione (difesa) dei muscoli: trapezio, muscoli lunghi della schiena della colonna cervicale.
Inoltre, i muscoli della colonna cervicale sono strettamente collegati all'aponeurosi, un'ampia placca tendinea che avvolge la testa. Gli elementi muscolari dell'aponeurosi nelle regioni occipitale, temporale e frontale si collegano ai muscoli della regione cervicale, quindi il dolore al collo è spesso accompagnato da mal di testa. Pertanto, il dolore al collo, che compare dopo un lavoro sedentario prolungato o dopo aver dormito in una posizione scomoda e si unisce al mal di testa, nella maggior parte dei casi è associato a mancanza di attività fisica e postura scorretta e non è pericoloso per la salute.
Il fenomeno del tech neck, il cosiddetto techno-neck o collo dell’era di Internet, è associato al dolore che insorge a causa di una postura scomoda. Techneck è il risultato dell'uso costante di un computer e di uno smartphone, a causa del quale una persona è costretta a piegare il collo. Il fatto è che la massa relativa della testa aumenta con l'inclinazione in avanti. Pertanto, nella posizione "diritta", il peso medio della testa di un adulto è di 5 kg. Se inclini la testa in avanti di almeno 15°, il carico sui muscoli del collo sarà di 13 kg, a 30° - 20 kg, a 60° - 30 kg. Come risultato del sovraccarico costante, i muscoli del collo sono sovraccarichi, possono verificarsi microtraumi, infiammazioni, fibrosi (crescita eccessiva del tessuto connettivo) e, di conseguenza, dolore.

Ragioni che contribuiscono allo sviluppo di cambiamenti degenerativi nella colonna cervicale
L'insorgenza del dolore alla colonna cervicale è facilitata dalla nascita o da altre lesioni della colonna vertebrale, anomalie del suo sviluppo, disturbi posturali, distonia muscolare, nonché immobilizzazione prolungata, obesità e alcune malattie autoimmuni.
- L'immobilizzazione a lungo termine è una condizione in cui una persona, a causa di una malattia di base, è costretta a sdraiarsi per più di un mese. Di conseguenza, i muscoli si indeboliscono e durante la verticalizzazione, quando il carico su di essi aumenta, diventano eccessivamente tesi. Si verifica dolore.
- Obesità: l’eccesso di peso corporeo aumenta lo stress sulle strutture spinali e può causare dolore.
- Anche le malattie autoimmuni in cui il tessuto cartilagineo viene distrutto (artrite autoimmune, policondrite) causano dolore al collo.
Fasi di alterazioni degenerative del rachide cervicale
Esistono 4 fasi principali di degenerazione (distruzione) del rachide cervicale:
- Fase I: i dischi intervertebrali si assottigliano, appare un lieve fastidio nella zona del collo;
- Fase II: i dischi intervertebrali sono deformati, la distanza tra le vertebre è ridotta. Il dolore aumenta con i movimenti della colonna cervicale;
- Fase III: cartilagine e vertebre sfregano l'una contro l'altra, il dolore al collo diventa costante e i movimenti sono limitati. Con deformità molto gravi della colonna cervicale, può verificarsi la sindrome dell'arteria vertebrale con disturbi visivi e vestibolari, mal di testa;
- IV stadio: i cambiamenti degenerativi sono pronunciati, i movimenti della colonna cervicale sono molto limitati e dolorosi. La zona del collo può essere quasi completamente immobilizzata.
Sintomi di cambiamenti degenerativi nella colonna cervicale
La maggior parte delle persone affette da osteocondrosi cervicale avverte dolore cronico e rigidità del collo. Con il progredire della malattia possono comparire altri sintomi (soprattutto se le radici spinali, l'arteria vertebrale e i plessi nervosi adiacenti sono compressi).
Sintomi di cambiamenti degenerativi nella colonna cervicale:
- dolore al collo che peggiora con il movimento o in piedi;
- il dolore si irradia alla spalla o al braccio;
- intorpidimento, formicolio e debolezza alle braccia e alle mani;
- schiocco o digrignamento del collo (specialmente quando si gira la testa);
- mal di testa;
- attacchi di vertigini;
- compromissione della coordinazione dei movimenti;
- perdita del controllo della vescica o dell’intestino.
Se compaiono tali sintomi, dovresti consultare un neurologo il prima possibile.
Tipi di sintomi di "osteocondrosi cervicale"
Tutti i sintomi dell '"osteocondrosi cervicale" possono essere classificati condizionatamente in 3 gruppi o sindromi: sindrome dell'arteria vertebrale, radicolare e vertebrale.
Sintomi della sindrome vertebrale (spinale):
- scricchiolio al collo durante il movimento;
- mobilità limitata;
- violazione della posizione delle vertebre l'una rispetto all'altra nel collo;
- livellamento della lordosi cervicale naturale o della curvatura laterale della colonna cervicale (può essere vista solo tramite radiografia, risonanza magnetica o TC).
Sintomi della sindrome radicolare:
- intorpidimento delle dita di una o entrambe le mani;
- dolore lancinante, bruciante al collo, irradiato al braccio o ad entrambe le braccia;
- distrofia dei muscoli del collo e delle braccia.
Sintomi della sindrome dell'arteria vertebrale:
- vertigini parossistiche, fino alla perdita di coscienza;
- sbalzi improvvisi della pressione sanguigna;
- rumore nelle orecchie;
- visione offuscata o macchie negli occhi;
- perdita di equilibrio e attacchi di nausea quando si muove la testa;
- mal di testa (forte dolore su un lato o entrambi i lati).
Diagnosi di alterazioni degenerative del rachide cervicale
Per comprendere la causa del dolore al collo e fare una diagnosi di "alterazioni degenerative del rachide cervicale" (comunemente chiamata osteocondrosi cervicale), il medico dovrà condurre un esame, studiare l'anamnesi, valutare i risultati degli esami di laboratorio e degli esami strumentali .
La diagnosi e il trattamento dell'osteocondrosi cervicale vengono effettuati da un neurologo.
Ispezione
Durante l'esame, il medico ascolterà i reclami del paziente, chiarirà i dettagli della storia medica e condurrà un esame: controllerà i riflessi, la forza muscolare, la sensibilità e le condizioni dell'apparato vestibolare.
Nell'osteocondrosi cervicale si possono osservare aree visibili di atrofia muscolare (perdita muscolare), diminuzione o aumento del tono muscolare dei muscoli lunghi della schiena e disturbi statici nella regione cervicale nella zona del collo. Quando palpa i muscoli, una persona lamenta dolore e quando inclina la testa, il dolore può irradiarsi alla testa o alle braccia e possono verificarsi vertigini o mal di testa.
Inoltre, i pazienti possono manifestare disturbi motori alle mani (debolezza), problemi alla vista e all'udito.
Il medico può anche chiedere al paziente di camminare, stare su una gamba con gli occhi chiusi o toccarsi il naso. In questo modo lo specialista potrà valutare se la coordinazione dei movimenti è compromessa, se ci sono problemi con la motricità grossolana e fine.
Diagnostica di laboratorio
Per valutare le condizioni generali delle ossa, ai pazienti con sospetta osteocondrosi cervicale vengono prescritti esami del sangue per il calcio totale e ionizzato, nonché marcatori di crescita e distruzione del tessuto osseo: osteocalcina e osteoprotegerina, fosfatasi alcalina.
Con l'osteocondrosi cervicale progressiva, le articolazioni vengono distrutte, il contenuto di calcio può essere ridotto e, al contrario, aumentano l'osteocalcina e l'osteoprotegerina.
La creatina chinasi totale è anche considerata un marcatore di distruzione del tessuto muscolare nella miosite dei muscoli cervicali.
Inoltre, il medico potrebbe dover valutare i livelli ematici dei microelementi coinvolti nella regolazione del tono muscolare: magnesio, potassio, sodio.
Diagnostica strumentale
Per stabilire la causa del dolore al collo e dei disturbi associati, sono necessari studi di imaging: radiografia del rachide cervicale, tomografia computerizzata e risonanza magnetica, elettroneuromiografia.
- Radiografia.Utilizzando i raggi X, è possibile identificare deformazioni ossee, tumori maligni e cambiamenti degenerativi nelle articolazioni.
- Imaging computerizzato e risonanza magneticaeseguito se si sospetta una patologia della colonna vertebrale, del midollo spinale o del cervello. La tomografia computerizzata mostra emangiomi dei corpi vertebrali e grossolane deformità della colonna cervicale. La risonanza magnetica è più informativa per la visualizzazione di muscoli, radici e midollo spinale.
- Elettroneuromiografia- un metodo per studiare l'efficienza della trasmissione degli impulsi lungo una fibra nervosa utilizzando corrente elettrica a bassa intensità. Il test potrebbe risultare leggermente scomodo. Lo studio aiuta a chiarire la conduzione degli impulsi lungo le radici, i nervi e dai nervi ai muscoli, a confermare il danno ai nervi o ai muscoli e a chiarire la natura e il livello del danno.
Trattamento delle alterazioni degenerative del rachide cervicale
Gli obiettivi principali del trattamento delle alterazioni degenerative della colonna cervicale sono alleviare il dolore, prevenire la compressione dei nervi del collo e ripristinare la mobilità cervicale.

A seconda della gravità della condizione, il medico può prescrivere farmaci, terapia fisica o massaggi. Potrebbe essere necessario un intervento chirurgico se i nervi vengono pizzicati o le articolazioni si deformano.
Trattamento farmacologico delle alterazioni degenerative del rachide cervicale
Il dolore al collo può essere alleviato con i farmaci.
Medicinali per alleviare il dolore al collo e la rigidità:
- Pomate, gel e cerotti anestetici locali;
- antifiammatori non steroidei;
- farmaci ormonali sotto forma di compresse o iniezioni nell'area dell'articolazione interessata;
- rilassanti muscolari per alleviare gli spasmi muscolari;
- antidepressivi per alleviare il dolore cronico.
Trattamento non farmacologico dell'osteocondrosi cervicale
Insieme alla terapia farmacologica, è importante che i pazienti con osteocondrosi cervicale eseguano esercizi per il collo. A questo scopo, la persona viene indirizzata a un fisioterapista per un consulto. Insegna come allungare e rafforzare correttamente i muscoli del collo e delle spalle.
Il medico può consigliare tappetini o rulli con aghi di metallo o plastica. Vengono utilizzati per 15-30 minuti prima di coricarsi per rilassare i muscoli.
L'uso di una stecca Shantz (tutore per il collo) è una terapia di esercizio passiva per i muscoli profondi della regione cervicale, che sono difficili da influenzare con l'esercizio. Quando una persona indossa una stecca, i muscoli si rilassano e quando la tolgono si irrigidiscono. Se indossi una stecca per 15-20 minuti più volte al giorno, puoi allenarli e rafforzarli.
Ha senso indossarlo per 2-3 ore solo se hai gravi lesioni al collo. Inoltre, non dovresti mentire, tanto meno dormire.
Trattamento chirurgico delle alterazioni degenerative del rachide cervicale
Di norma, è necessario un intervento chirurgico per i pazienti con grave deformazione della colonna vertebrale che hanno un nervo schiacciato.
Durante l'intervento il chirurgo rimuove elementi patologici (protuberanze erniarie, formazioni, ecc. ) o parte della vertebra. Dopo tale trattamento è necessario un lungo periodo di riabilitazione: indossare una stecca Shants o una stecca rigida per la colonna cervicale, fisioterapia, deambulazione regolare, antidolorifici.
Complicazioni e conseguenze dei cambiamenti degenerativi nella colonna cervicale
Senza trattamento, i dischi intervertebrali si consumano gradualmente e le vertebre vengono "cancellate".
Complicanze comuni dei cambiamenti degenerativi nella colonna cervicale:
- sindrome del dolore intrattabile alla testa, al collo, al torace;
- crampi, disturbi del movimento e intorpidimento delle mani;
- vertigini frequenti, compromissione della coordinazione dei movimenti, capacità motorie fini e grossolane.
Prevenzione dei cambiamenti degenerativi nella colonna cervicale ("osteocondrosi cervicale")
Non esiste una prevenzione specifica della vera osteocondrosi cervicale, perché è una malattia ereditaria.
Per evitare la comparsa di dolori cervicali aspecifici, erroneamente associati all'osteocondrosi cervicale, è importante mantenere una postura corretta ed essere fisicamente attivi: più una persona si muove, migliore è la condizione dei muscoli, delle ossa, dei legamenti e delle articolazioni.
Per mantenere l’attività fisica, gli adulti necessitano di 150 minuti di attività aerobica di moderata intensità a settimana. Sono adatti la camminata veloce, il nuoto, il ciclismo, il tennis, la danza o i pattini. Pilates e yoga ti aiuteranno a rafforzare i tuoi muscoli.
Inoltre, la ginnastica aiuta ad evitare di sovraccaricare i muscoli del collo e la comparsa di dolore: inclinare la testa in avanti, all'indietro, alternativamente su ciascuna spalla e ruotarla, oltre a dormire su un cuscino ortopedico.
Dovresti evitare lesioni alla colonna cervicale: non saltare in acqua a testa in giù, indossare le cinture di sicurezza in macchina (prevenzione del colpo di frusta in caso di incidente).

Posizione per dormire contro il mal di schiena
Il dolore al collo e alla schiena, spesso attribuito all'osteocondrosi, può essere il risultato di una posizione scomoda durante il sonno.
Durante il sonno, la testa e la colonna vertebrale dovrebbero essere approssimativamente allo stesso livello. Questa posizione riduce al minimo la pressione aggiuntiva sulla zona del collo.
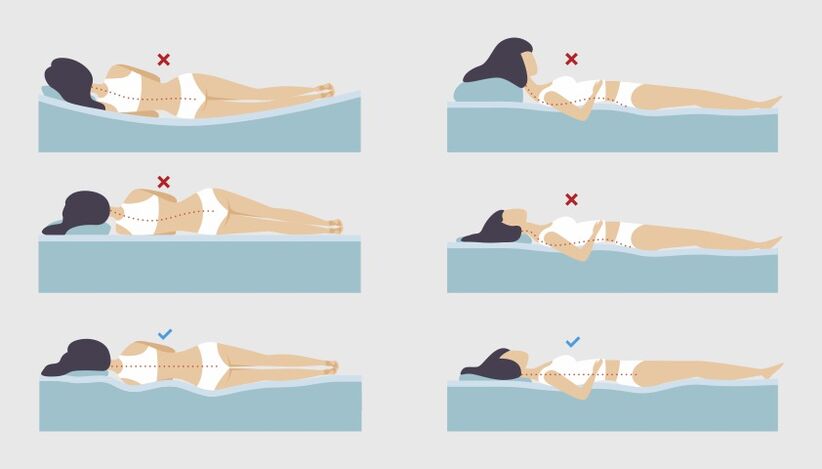
Se una persona dorme prevalentemente sulla schiena, l'altezza del cuscino dovrebbe essere in media di 6-11 cm, per chi dorme su un fianco il cuscino dovrebbe essere più spesso: da 9 a 13 cm, in questo modo l'angolazione desiderata sarà ottimale. essere mantenuto tra la spalla e la testa, la colonna cervicale non si affloscia e i muscoli si sforzano per compensare l'inconveniente.
Inoltre, maggiore è il peso della persona, più alto dovrebbe essere il cuscino. È inoltre necessario prestare attenzione alla durezza del materasso. Più è morbido, più si affloscia sotto il peso del corpo e più alto dovrebbe essere il cuscino. Inoltre, è meglio non dormire sempre su un lato: ciò porta a uno squilibrio muscolare.
Se una persona preferisce dormire a pancia in giù, potrebbe soffrire più spesso di dolori alla schiena e al collo. Il fatto è che in questa posizione è difficile mantenere la colonna vertebrale in una posizione neutra. Per alleviare la tensione dalla schiena, puoi mettere un cuscino sotto il bacino e il basso addome e scegliere un cuscino piatto sotto la testa, o anche dormire senza.
Inoltre, puoi utilizzare uno speciale cuscino ortopedico.
FAQ
- Dove può irradiarsi il dolore causato dall’"osteocondrosi cervicale"?
Il dolore derivante da alterazioni degenerative della colonna cervicale può irradiarsi alla spalla o al braccio e intensificarsi anche con il movimento o la posizione eretta.
- Come alleviare un attacco di vertigini con "osteocondrosi cervicale"?
Per alleviare un attacco di vertigini, dovresti assumere una posizione comoda in cui la probabilità di caduta sia minima (sedersi su una sedia con supporto per la schiena o sdraiarsi) e chiedere aiuto. Dopo 5-7 minuti, puoi provare a girare la testa: molto probabilmente, l'attacco di vertigini passerà durante questo periodo. Se le vertigini persistono o peggiorano, compaiono nausea, vomito o altri sintomi neurologici (disturbi della parola, della vista, del movimento, della deglutizione, della sensibilità), è necessario chiamare un'ambulanza il prima possibile.
- Come dormire correttamente con "osteocondrosi cervicale"?
Durante il sonno, la testa e la colonna vertebrale dovrebbero essere approssimativamente allo stesso livello. Questa posizione riduce al minimo la pressione aggiuntiva sulla zona del collo.
- Quanto dura una riacutizzazione dell'"osteocondrosi" del rachide cervicale?
In media, l'esacerbazione dei sintomi dovuta a cambiamenti degenerativi nella colonna cervicale ("osteocondrosi cervicale") dura da 4 a 7 giorni. Per ridurre il dolore vengono utilizzati farmaci antinfiammatori non steroidei e miorilassanti. Durante questo periodo, è meglio per una persona rimanere calma e indossare un tutore per il collo.
- Quale medico cura l'osteocondrosi del rachide cervicale?
La diagnosi e il trattamento del dolore nella regione cervicale vengono effettuati da un neurologo, neurochirurgo, ortopedico e medico di medicina generale.















































